La salute assicurativa-privatizzata preserva le disuguaglianze. Il caso messicano
Analizzare il sistema di salute di un paese è come guardare il ritratto di Dorian Gray. Uno specchio che mostra inesorabilmente le crepe, le fragilità e – se il sistema non funziona – anche le sofferenze risultanti. Questo ritratto è, per il Messico, un panorama complesso. Il sistema di salute messicano è un sistema frammentato e dunque stratificato sia nell’accesso, sia nella qualità dei servizi. Come negli Stati Uniti, il sistema si basa su copertura sanitaria assicurativa e privatizzata. Secondo gli ultimi dati dell’Organizzazione Mondiale della Sanità (OMS), la copertura assicurativa è data dal lavoro formale tramite l’Instituto Mexicano del Seguro Social (IMSS) per il 41% della popolazione, dal lavoro nel governo tramite l’Instituto de Seguridad y Servicios Sociales de los Trabajadores del Estado (ISSSTE) per l’8% della popolazione, e tramite altre due assicurazioni specifiche per i lavoratori dell’azienda petrolifera statale PEMEX e per i membri delle forze armate (1.2% della popolazione). La metà della popolazione (48.8% o circa 63 milioni di persone) permane non coperta da un’assicurazione lavorativa e accede ai servizi di salute in modo frammentario e disuguale tramite la Secretaría de Salud (Ministero della Salute) con l’IMSS-Bienestar, cioè attraverso cliniche pubbliche che non richiedono copertura assicurativa formale per potervi accedere.
La qualità dei servizi per i non assicurati è notoriamente peggiore e sono stati riferiti alcuni atteggiamenti discriminatori ed escludenti verso le popolazioni indigene. Per esempio, secondo uno studio etnografico realizzato in reparti ostetrici rurali, alcune donne indigene hanno dovuto aspettare più a lungo di altri pazienti per servizi senza interpreti che parlassero le loro lingue. Di conseguenza, spesso queste donne partoriscono da sole, assistite dalle loro parteras tradizionali, e questa situazione comporta una mancanza di accesso a cure avanzate che i medici interpretano come una barriera culturale anziché strutturale. Come riferito da un medico di una clinica: “(…) la cultura de las personas del campo tampoco nos permite acercarnos a ellos” (la cultura delle persone rurali non ci permette di avvicinarci a loro).
L’assistenza di qualità è anche complicata dal grande numero di assistiti rispetto al personale di cliniche e ospedali pubblici, in costante carenza specialmente nelle zone rurali. Per queste zone, la continuità assistenziale primaria spesso viene meno poiché le comunità remote vengono coperte quasi esclusivamente da giovani medici che per potersi laureare devono svolgere un periodo di servizio rurale della durata di un anno.
Non sorprende che una copertura sanitaria assicurativa come questa sia funzionale alla privatizzazione della salute. I buchi che offre una copertura frammentata, non coordinata e non universale sono riempiti da assicurazioni private e da costi out of pocket, seguendo le regole del mercato e non quelle della qualità sanitaria, men che meno quelle della giustizia sociale. Secondo dati dell’Organizzazione per la cooperazione e lo sviluppo economico (OCSE), il Messico è uno dei paesi con i più alti costi out of pocket: il 41% della popolazione spende privatamente per la salute pure fra persone che hanno una copertura sanitaria assicurativa, per ovviare alle lunghe liste d’attesa o alla qualità del servizio spesso considerata inferiore rispetto ad un servizio privato. Dati OMS inoltre ci dicono che i nosocomi privati rappresentano il 70% del totale di 5007 ospedali nel paese, coprendo soprattutto zone urbane con circa 1 letto di ospedale per ogni 1000 persone. Questo vuol dire che sono soprattutto i trattamenti avanzati, come emodialisi, cure per il cancro e chirurgie, quelle a cui le persone senza assicurazione e senza soldi per trasportarsi in città hanno meno accesso. Infatti, uno studio realizzato su tre ospedali a Città del Messico riporta la disparità fra pazienti assicurati e non nel ricevere il numero di emodialisi che era stato prescritto, come rappresentato nella tabella 1.

Da Agudelo-Botero, Marcela. “Características y barreras de atención de personas, con y sin seguridad social, en terapia de reemplazo renal en la Ciudad de México.” Revista Facultad Nacional de Salud Pública 42 (2024): e356078-e356078
L’attuale governo sta tentando di superare questo modello assicurativo-privatizzato, finora però senza modificare di fatto la segmentazione dei servizi. Difatti, l’accesso subordinato dalla disponibilità di un lavoro formale e stabile risulta escludente in un paese con il 55.4% di attività lavorativa informale e precariato costante in cui il 38% degli assicurati perde l’assicurazione per la mancante stabilità lavorativa. Rispetto alla popolazione non assicurata, c’è una lunga storia di tentativi di aumentare la copertura sanitaria, rappresentata dal 2004 al 2019 dal Seguro Popular, un’assicurazione pubblica che permise di raggiungere il 94% di copertura della popolazione totale nel 2016. Questa copertura era gestita dai singoli stati, per cui nel 2019 fu sostituita dall’Instituto de Salud para el Bienestar (INSABI), e nel 2022 dall’IMSS-Bienestar, con l’obiettivo di centralizzare la gestione e rendere l’accesso alla salute gratuito e senza necessità di affiliazione assicurativa. Tuttavia, come si vede nella Tabella 2, lo smantellamento del Seguro Popular ha prodotto una riduzione di copertura assicurativa pubblica per le popolazioni non assicurate tramite il lavoro, dovuto alla complessità di centralizzare la gestione in un paese di grandi dimensioni. Complessità legate, per esempio, alla distribuzione di farmaci o all’adeguata informazione sull’accesso gratuito. Inoltre, la spesa pubblica per la sanità in Messico rimane una delle più basse rispetto ad altri paesi nella regione: 6% del PIL rispetto ad una media del 9% dei paesi dell’OCSE, rendendo la copertura pubblica esistente inadeguata alle necessità.
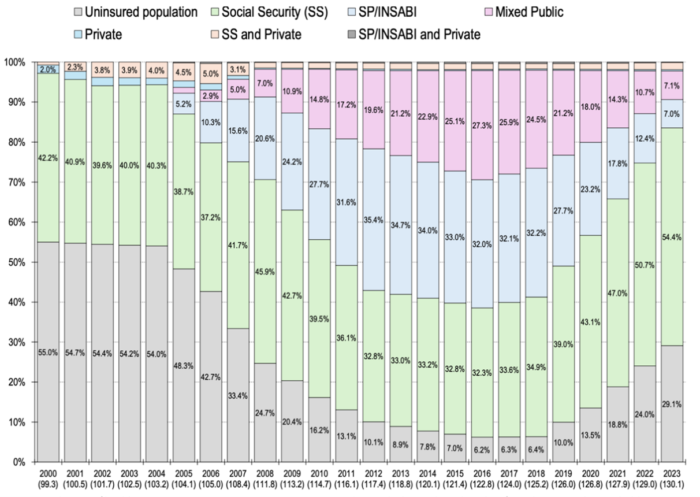
Da Serván-Mori et al. (vedi bibliografia)
Questa frammentazione dei servizi sanitari, senza adeguata coordinazione tra di loro, risulta inevitabilmente in una copertura sanitaria inefficiente e di qualità stratificata in base allo stato socioeconomico, il luogo di residenza (rurale o urbana) e l’origine indigena. La sanità, in poche parole, ad oggi riflette fedelmente le disuguaglianze del paese offrendo una miglior qualità e quantità di vita a chi ha soldi, vive in città, ed è mestizo o di pelle bianca. Possibilmente questa differenza di accesso alla sanità, prevenzione, qualità di vita e cure primarie è uno dei motivi che riduce l’aspettativa di vita generale in Messico a 75 anni rispetto alla media di 80 dei paesi OCSE. Le malattie croniche come la cardiopatia ischemica e l’insufficienza renale cronica sono fra le principali cause di morte in Messico, con una prevalenza in crescita di obesità (circa il 40% degli adolescenti) e di diabete mellito di tipo 2 (17% della popolazione totale) secondo l’ultimo sondaggio nazionale. Oggi una persona indigena che abita in un paesino rurale, senza troppe risorse economiche, si ammala più facilmente di una malattia cronica in mancanza di servizi di base (inclusa la somministrazione di acqua e fognatura) e di una copertura sanitaria primaria. La stessa persona ha un accesso più difficile ai servizi di salute di qualità, specialmente se ospedalieri. Il risultato è una consueta quanto tragica morte prematura in un modo che facilmente riprende il concetto necropolitico di Achille Mbembe, secondo cui la morte di alcune popolazioni è politicamente generata. Per lo meno, possiamo dire che politicamente oggi si sta tentando di porre rimedio a questo sistema fratturato. In recenti annunci del 16 gennaio 2026, il ministro della salute David Kershenobich afferma la progressiva evoluzione verso un Servicio Universal de Salud, garantendo l’accesso alla salute gratuito e universale con un budget unico. Alcuni servizi come le vaccinazioni e l’attenzione emergenziale sono già universalizzati, ma unificare diverse istituzioni sanitarie storicamente divise e poco coordinate non sarà facile. Sarà anche necessaria una transizione culturale: non è un caso che in Messico spesso ci si affida più alla Santa Muerte che allo Stato, come unica giustizia universale quando la salute è un prodotto o un premio. Bisognerà invece comprendere e difendere la salute come un diritto universale, per dare alla Santa Muerte solo ciò che merita.
Foto credits: CC BY-NC 4.0, © 2015 Christian Emmer
